En mi último post de este año, este es mi pequeño homenaje a las miradas que he visto en urgencias: las que piden ayuda, las que resisten y las que agradecen sin palabras. Y también a mis compañeras y compañeros: su cansancio digno, su oficio silencioso y esos abrazos de relevo que nos sostienen. Diciembre en urgencias deja huella: lo que duele, lo que sostiene y lo que queda.
Terminé estas tres últimas semanas del año con una sensación rara, como si me hubieran cambiado el peso del cuerpo sin avisar. Afuera, todo iba acelerado: luces, compras, cenas, esa prisa colectiva por llegar a algún sitio y cerrar algo, aunque nadie tenga claro qué. Dentro, en urgencias, no se cerraba nada. Se sostenía. Se contenía. Se esperaba. Se volvía a empezar.
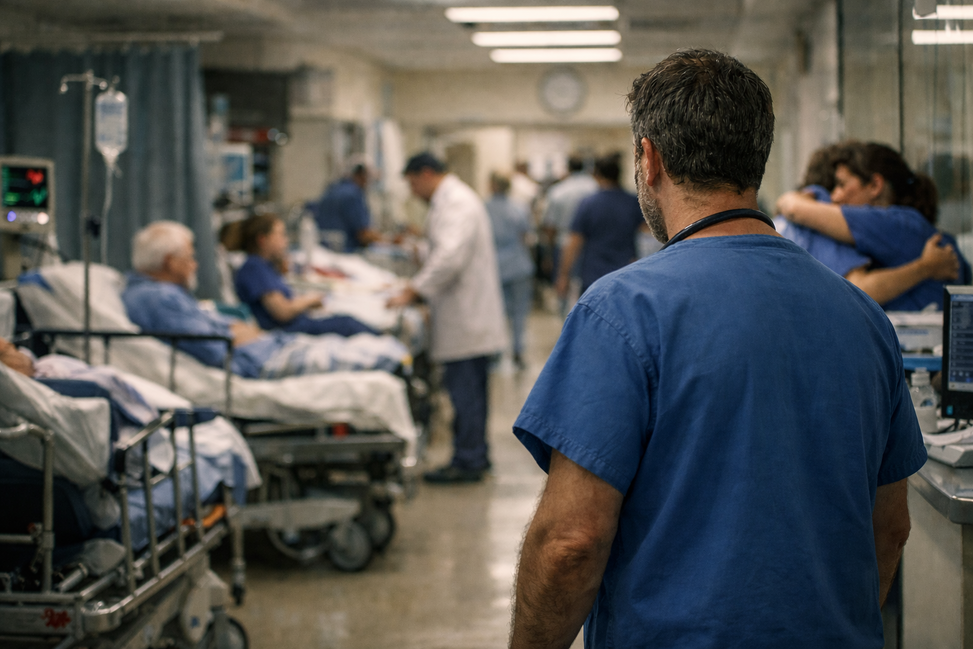
En urgencias el calendario es un decorado. Hay villancicos en algún móvil, puede que una guirnalda tímida en un control, pero la verdad no está ahí. La verdad está en las miradas. En cómo te mira alguien que no entiende lo que le pasa. En cómo te mira alguien que sí lo entiende, y por eso tiembla. En cómo, a veces, te miras tú mismo reflejado en un cristal y ves unos ojos que han aprendido a no romperse en mitad del turno.
No quiero contar esto desde la épica del “héroe sanitario”. Ni desde el enfado. Quiero contarlo desde la experiencia, en primera persona, con esa mezcla de velocidad y quietud que solo se entiende cuando has pasado horas dentro de una misma luz blanca, escuchando ruedas de camillas como si fueran un metrónomo del colapso.
La luz blanca y el tiempo que no avanza
Hay una luz de urgencias que no se apaga igual que en la calle. Es una luz sin estaciones, sin tarde ni noche. A veces salgo un momento a respirar y el aire de fuera me parece de otro planeta: huele a frío, a humo de cigarrillos, a perfume, a vida “normal”. Y cuando vuelvo a entrar, el golpe es físico: desinfectante, plástico, café recalentado, ese olor de hospital que no es solo limpieza, es también desgaste. El ruido no es un ruido; es una suma de cosas pequeñas: un monitor que pita, una puerta batiente, la llamada del timbre de REA, pasos rápidos, una voz que pregunta “¿cuánto falta?” con un cansancio que ya es un dolor.
Y luego está el tiempo. En urgencias el tiempo no avanza: se acumula. Lo sientes en la sala de espera, en los boxes, en la observación, pero sobre todo lo sientes cuando el pasillo se convierte en sala. Cuando el tránsito se vuelve destino.
El pasillo: cuando el tránsito se convierte en vida
La imagen de pacientes en los pasillos en camas no se me va de la cabeza. No por lo espectacular, sino por lo contrario: por lo normal que llega a parecer cuando se repite. Camillas alineadas. Sábanas con pliegues que se quedan marcados como si fueran el mapa de una noche mala. Sueros colgando donde se puede. Biombos que no alcanzan. Conversaciones clínicas que deberían tener paredes y que, sin embargo, flotan en el aire como si la intimidad fuese un privilegio.
Ahí, en el pasillo, se ve una verdad sencilla: cuando no hay espacio, la dignidad se vuelve una tarea manual. No la da la arquitectura. La damos nosotros con gestos. Con el tono. Con la forma de mirar.
En urgencias, he aprendido que una mirada bien puesta hace de pared. No sustituye a una pared, pero protege. He bajado la voz para fabricar intimidad en medio del ruido. He tapado un hombro con una sábana como quien tapa una herida. He explicado lo mismo dos veces porque el miedo tiene mala memoria. He intentado que el pasillo no fuera un “no-lugar”, sino un lugar donde, pese a todo, alguien se sintiera persona y no “un número más”.
No lo digo como mérito. Lo digo como necesidad. Porque cuando el entorno te quita lo esencial, el cuidado se vuelve un acto de atención extrema a lo mínimo.
Y sí, también lo digo porque la saturación no es solo incomodidad. Ya que la evidencia nos muestra que el hacinamiento en urgencias puede asociarse a peores desenlaces, incluida la mortalidad a corto plazo en pacientes no críticos en determinados contextos (1). No hace falta dramatizarlo: basta con entenderlo. Cuando el sistema va al límite de forma sostenida, el margen de seguridad se estrecha. Y lo sentimos en el cuerpo.
Hacer muchísimo y sentir que no haces nada
Y ahí aparece mi paradoja, la que más me ha acompañado estas semanas: hago muchísimo y, aun así, siento que no hago nada.
Sé que suena injusto. Sé que no es verdad en sentido literal. Sé que el trabajo está ahí: medicación, curas, vías, constantes, triaje, movilizaciones, monitorización, educación sanitaria en treinta segundos, contención emocional en cinco, coordinación, llamadas, registros. No paramos.
Pero he entendido que esa “nada” no se refiere a la tarea. Se refiere a lo esencial. A veces el ritmo es tan alto que el cuidado corre el riesgo de reducirse a lo técnico, y yo no soy solo técnica. Soy enfermero. Y ser enfermero es estar, además de hacer.
Esa sensación de hacer y no llegar tiene algo de arena entre los dientes. Te roza por dentro. No es un enfado; es una especie de impotencia limpia. Y esa impotencia se nota en los ojos de todo el equipo.
Los ojos vidriosos y el límite que no se ve
He visto ojos vidriosos muchas veces en mi vida profesional, pero en estas semanas he visto una forma particular de brillo: el brillo de quien se está aguantando por pura responsabilidad. No es sentimentalismo. Es el cuerpo diciendo “hasta aquí”, mientras la mente contesta “todavía no”.
A veces dan ganas de llorar. No por debilidad, sino por acumulación. Por no llegar a todo. Por sentir que se te pide lo imposible con naturalidad. Por ver a una persona vulnerable esperando en un pasillo y saber que eso no debería ser normal. Por escuchar el tono de una familia que no está enfadada contigo, pero sí está rota, y tú tienes que ser sostén sin tiempo.
Esto se parece a lo que en la literatura se describe como malestar moral: esa tensión que aparece cuando sabes cuál sería el cuidado más digno y, sin embargo, el contexto te obliga a trabajar con límites que no elegiste (2). Y esa tensión, si se repite, se convierte en desgaste. Y si, aquí también hay estudios que relacionan ese malestar moral con el agotamiento profesional en enfermería de urgencias y señalan cómo el clima ético y la resiliencia moral pueden influir en esa relación (3). Cuando lo lees en un artículo, parece un esquema. Cuando lo vives, es la cara de un compañero que te mira dos segundos desde el control y no hace falta decir nada.
Yo he sentido esa tensión como una presión en el pecho al final del turno. Como una especie de “no me da” que no es solo físico. Es existencial. Porque hay días en que lo que más te duele no es el cansancio muscular, sino la sensación de no haber podido dar lo que hace humano al cuidado: una presencia sin prisa.
La carne del turno: pies, rodillas, manos
Y luego está el cuerpo. El cuerpo no miente. Estas semanas mi cuerpo ha sido un registro.
He terminado guardias con dolor de pies que parecía fuego. Con rodillas que protestan al girar. Con piernas cargadas como si llevaran un peso antiguo. Con la espalda rígida. Y con las manos… las manos merecen un párrafo aparte.
Las manos en urgencias hacen de todo: sujetan, comprimen, canalizan, limpian, escriben, levantan, acompañan, tranquilizan, se ponen guantes, se los quitan, vuelven a ponerse. Y llega un punto en que parecen “abrirse” de dolor. No es una lesión concreta; es fricción, gel hidroalcohólico, guantes, presión repetida, tensión sostenida. Es el cuerpo diciendo “estás sosteniendo demasiado”.
Hay algo curioso: en mitad de la velocidad, a veces no sientes nada. Estás en modo función. Pero cuando sales, cuando te quitas el uniforme, cuando te duchas, el cuerpo recupera la voz. Y habla. Habla con pinchazos, con rigidez, con cansancio. Ahí te das cuenta de que has estado corriendo por dentro incluso cuando por fuera estabas quieto.
Y, aun así, vuelves.
No por heroísmo. Vuelves porque hay un compromiso sencillo: alguien va a necesitarte. Y el cuidado, al final, es eso: responder.
Las miradas de la vida y la muerte
En urgencias la vida y la muerte se rozan sin metáforas. No siempre con drama. A veces con una calma rara.
He visto miradas de vida: la del paciente que, después de una intervención rápida, respira mejor y te lo agradece sin palabras. He visto miradas de alivio: una familia que se relaja un milímetro porque alguien por fin les ha explicado lo que sucede. He visto miradas de confianza: ese gesto de quien te entrega su cuerpo porque no tiene otra cosa que entregar.
Y también he visto miradas de muerte. No necesariamente de muerte inmediata. A veces es la mirada de quien siente la fragilidad de golpe. La mirada de alguien que se da cuenta de que el cuerpo puede fallar sin aviso. La mirada de quien no sabe si lo que tiene es grave, pero sí sabe que tiene miedo.
En esas miradas hay una pregunta silenciosa: “¿Estoy a salvo aquí?”. Y eso es fuerte, porque esa pregunta no va dirigida al hospital como edificio. Va dirigida a ti. Al equipo. A la presencia humana.
En esos momentos, si puedo, me obligo a hacer algo sencillo: mirar de verdad. Sin prisa. Aunque sean tres segundos. Porque hay miradas que son tratamiento.
El compañerismo: la patria mínima
Si algo me ha sostenido estas semanas, además del sentido del oficio, ha sido el equipo.
El compañerismo en urgencias no es una frase bonita. Es una forma de supervivencia compartida. Es el “te cubro” que llega antes de pedirlo. Es el compañero que te pasa el material en el segundo exacto. Es la mirada que te dice “lo he visto, sigue”. Es alguien que te toca el hombro sin necesidad de palabras. Es el humor pequeño, casi absurdo, que aparece a veces como válvula de escape y te devuelve humanidad sin negar la dureza.
He sentido lazos rápidos y profundos, nacidos en mitad del caos. No es “amistad” en el sentido social. Es un reconocimiento visceral: estamos en lo mismo. Y cuando estás en lo mismo, te vuelves familia de guardia.
A veces me sorprende la coordinación silenciosa del equipo: cómo nos movemos en una especie de coreografía, sin hablar demasiado, como si el cuerpo aprendiera el lenguaje de la urgencia y lo ejecutara sin permiso. Eso también es cuidado. Cuidado entre nosotros para poder cuidar a otros.
El abrazo del relevo
Y entonces llegamos al final del turno, cuando el cuerpo afloja y el alma se asoma.
El abrazo, en algunos relevos, ha sido una de las imágenes más humanas que me llevo de estas semanas. No es un abrazo teatral. Es un abrazo breve, a veces torpe, a veces fuerte, como quien cierra un ciclo y abre otro al mismo tiempo.
Ese abrazo dice varias cosas a la vez: “lo has hecho”, “ya está”, “ahora te toca descansar”, “yo sigo”, “no estás solo”. Es una manera de transferir carga sin pronunciar la palabra “carga”. Es la forma más clara de compañerismo: no dejar al otro solo con lo que viene.
Alguna vez he llamado a esto “batalla ganada”, y entiendo por qué me sale. Pero en realidad no es guerra. Es continuidad. Es sostener una cadena que no puede romperse. Es mantener el cuidado andando, incluso cuando el sistema cruje.
En ese abrazo, a veces, se me afloja la garganta. No por tristeza. Por alivio. Porque el turno termina y sigues siendo persona.
Lo que me queda
Cuando pienso en estas tres semanas, el balance no me cabe en un informe. Me queda en la piel.
Me queda el pasillo como símbolo —no el pasillo como queja—, sino como recordatorio de lo frágil que es la dignidad cuando falta espacio. Me queda la paradoja de hacer muchísimo y sentir que no llego a lo esencial. Me queda el cansancio físico como evidencia de que el cuerpo del cuidador también tiene límite.
Me queda, sobre todo, el equipo. Los ojos vidriosos que no se avergüenzan de la impotencia. La forma en que nos hemos cuidado para seguir cuidando. Los abrazos del relevo como una especie de sacramento laico: pequeño, real, imprescindible.
Y me queda una idea que no me suelta: en urgencias, lo decisivo no siempre es lo que haces, sino cómo estás. Porque, en medio del colapso, la presencia puede ser lo único que no se agota del todo si la protegemos.
Cierro el año sin grandilocuencia. Con una gratitud sobria. Con respeto por lo vivido. Y con una certeza humilde: incluso cuando todo va demasiado rápido, incluso cuando el pasillo se llena, incluso cuando el cuerpo se queja, si consigo que alguien no se sienta invisible, entonces no fue “nada”. Fue cuidado.
Referencias
- Eidstø A, Ylä-Mattila J, Tuominen J, Huhtala H, Palomäki A, Koivistoinen T. Emergency department crowding increases 10-day mortality for non-critical patients: a retrospective observational study. Intern Emerg Med. 2024. doi:10.1007/s11739-023-03392-8. Disponible en: https://link.springer.com/article/10.1007/s11739-023-03392-8
- Jafari H, Yaghobian M, Darabinia M, Hosseinnataj A, Ghorbani Vajargah P, Karkhah S, Anneh-Mohammadzadeh M. Moral Distress and Related Factors among Nurses Working in the Emergency Departments: A Cross-sectional Study. Bull Emerg Trauma. 2024;12(2):88-94. doi:10.30476/BEAT.2024.100815.1479. Disponible en: https://pmc.ncbi.nlm.nih.gov/articles/PMC11366272/
- Wu S, Sun Y, Zhong Z, Li H, Ding B, Deng Q. The effect of moral distress on emergency nurses’ job burnout: mediating roles of hospital ethical climate and moral resilience. Front Public Health. 2025;13:1562209. doi:10.3389/fpubh.2025.1562209. Disponible en: https://www.frontiersin.org/journals/public-health/articles/10.3389/fpubh.2025.1562209/full
Descubre más desde Blog de Salud y Pensamiento
Suscríbete y recibe las últimas entradas en tu correo electrónico.

Deja una respuesta